Podcast
Questions and Answers
Quelle lésion élémentaire est définie par une accumulation de sébum et de kératine dans le canal folliculaire dilaté ?
Quelle lésion élémentaire est définie par une accumulation de sébum et de kératine dans le canal folliculaire dilaté ?
- Pustule
- Nodule
- Papule
- Comédon fermé (correct)
Quel type de lésion est considéré comme inflammatoire et présente un diamètre inférieur à 10 mm ?
Quel type de lésion est considéré comme inflammatoire et présente un diamètre inférieur à 10 mm ?
- Comédon fermé
- Comédon ouvert
- Nodule
- Papule (correct)
Quelles sont les caractéristiques des comédons ouverts ?
Quelles sont les caractéristiques des comédons ouverts ?
- Contiennent des kératinocytes oxydés (correct)
- Sont toujours douloureux
- Restent toujours sous forme de petites papules
- Ont un diamètre supérieur à 10 mm
Quelle est la relation entre les androgènes et la séborrhée dans l'acné ?
Quelle est la relation entre les androgènes et la séborrhée dans l'acné ?
Quel type de lésion est le résultat d'une accumulation purulente au sommet ?
Quel type de lésion est le résultat d'une accumulation purulente au sommet ?
Quelle forme d'acné est principalement caractérisée par des nodules inflammatoires pouvant évoluer vers des abcès?
Quelle forme d'acné est principalement caractérisée par des nodules inflammatoires pouvant évoluer vers des abcès?
Quel type d'acné apparaît principalement sous l'influence des androgènes d'origine maternelle chez les nouveau-nés?
Quel type d'acné apparaît principalement sous l'influence des androgènes d'origine maternelle chez les nouveau-nés?
Quelle est la caractéristique principale de l'acné fulminante?
Quelle est la caractéristique principale de l'acné fulminante?
Quel est le principal facteur déclencheur de l'acné exogène?
Quel est le principal facteur déclencheur de l'acné exogène?
Quelles lésions sont typiquement présentes dans l'acné rétentionnelle?
Quelles lésions sont typiquement présentes dans l'acné rétentionnelle?
Quels sont les signes cliniques qui peuvent évoquer un syndrome des ovaires polykystiques ?
Quels sont les signes cliniques qui peuvent évoquer un syndrome des ovaires polykystiques ?
Quelle procédure est essentielle pour établir un bilan d'hyperandrogénie ?
Quelle procédure est essentielle pour établir un bilan d'hyperandrogénie ?
Quel type d'acné est principalement associé à des manipulations excessives de la peau ?
Quel type d'acné est principalement associé à des manipulations excessives de la peau ?
Quelle caractéristique est évocatrice d'une acné infectieuse bactérienne ?
Quelle caractéristique est évocatrice d'une acné infectieuse bactérienne ?
Quel test n'est pas inclus dans le bilan d'hyperandrogénie ?
Quel test n'est pas inclus dans le bilan d'hyperandrogénie ?
Quel est l'effet principalement associé à l'adapalène parmi les options suivantes ?
Quel est l'effet principalement associé à l'adapalène parmi les options suivantes ?
Quel traitement est limité à une durée de moins de 4 semaines en raison du risque de résistance bactérienne ?
Quel traitement est limité à une durée de moins de 4 semaines en raison du risque de résistance bactérienne ?
Quelle est la dose initiale moyenne d'isotrétinoïne prescrite par jour pour un traitement anti-acnéique ?
Quelle est la dose initiale moyenne d'isotrétinoïne prescrite par jour pour un traitement anti-acnéique ?
Quel effet indésirable est principalement associé à la doxycycline dans le traitement de l'acné ?
Quel effet indésirable est principalement associé à la doxycycline dans le traitement de l'acné ?
Quel médicament est considéré comme le plus puissant sébostatique et seul capable d'induire des guérisons ?
Quel médicament est considéré comme le plus puissant sébostatique et seul capable d'induire des guérisons ?
Quel est l'effet secondaire cutané le plus commun lié à l'utilisation de l'isotrétinoïne ?
Quel est l'effet secondaire cutané le plus commun lié à l'utilisation de l'isotrétinoïne ?
Quel suivi est recommandé avant de commencer un traitement par isotrétinoïne ?
Quel suivi est recommandé avant de commencer un traitement par isotrétinoïne ?
Pour quelle raison l'évaluation du risque de dépression est-elle recommandée chez les patients sous isotrétinoïne ?
Pour quelle raison l'évaluation du risque de dépression est-elle recommandée chez les patients sous isotrétinoïne ?
Quelle option contraceptive est déconseillée chez les femmes présentant de l'acné sans besoin contraceptif ?
Quelle option contraceptive est déconseillée chez les femmes présentant de l'acné sans besoin contraceptif ?
Quel est un des effets indésirables de l'isotrétinoïne en ce qui concerne la santé cutanée ?
Quel est un des effets indésirables de l'isotrétinoïne en ce qui concerne la santé cutanée ?
Quel est un effet secondaire potentiel des rétinoïdes topiques dans le traitement de l'acné ?
Quel est un effet secondaire potentiel des rétinoïdes topiques dans le traitement de l'acné ?
Quel suivi médical est recommandé après un traitement par isotrétinoïne orale ?
Quel suivi médical est recommandé après un traitement par isotrétinoïne orale ?
Quel facteur doit être évalué chez les patientes sous traitement anti-acnéique pour vérifier un risque accru de dépression ?
Quel facteur doit être évalué chez les patientes sous traitement anti-acnéique pour vérifier un risque accru de dépression ?
Quelle méthode contraceptive est recommandée pour les femmes sous isotrétinoïne orale ?
Quelle méthode contraceptive est recommandée pour les femmes sous isotrétinoïne orale ?
Quel impact l'exposition au soleil a-t-elle sur la santé de la peau des personnes atteintes d'acné ?
Quel impact l'exposition au soleil a-t-elle sur la santé de la peau des personnes atteintes d'acné ?
Quel facteur peut déclencher un phénomène de bouffées vasomotrices chez un patient atteint de rosacée ?
Quel facteur peut déclencher un phénomène de bouffées vasomotrices chez un patient atteint de rosacée ?
Quelle caractéristique est associée à la rosacée érythémato-télangiectasique ?
Quelle caractéristique est associée à la rosacée érythémato-télangiectasique ?
Quelle est la particularité du rhinophyma dans le contexte de la rosacée ?
Quelle est la particularité du rhinophyma dans le contexte de la rosacée ?
Quelle condition est évoquée par la dépendance majeure aux dermocorticoïdes et un érythème desquamatif ?
Quelle condition est évoquée par la dépendance majeure aux dermocorticoïdes et un érythème desquamatif ?
Quel type de lésions est caractéristique de la forme papulo-pustuleuse de la rosacée ?
Quel type de lésions est caractéristique de la forme papulo-pustuleuse de la rosacée ?
Quel phénomène est principalement associé à une rougeur persistante et des vaisseaux sanguins dilatés sur le visage ?
Quel phénomène est principalement associé à une rougeur persistante et des vaisseaux sanguins dilatés sur le visage ?
Quelle caractéristique est typique du rhinophyma ?
Quelle caractéristique est typique du rhinophyma ?
Quel est un effet secondaire notable des corticostéroïdes dans le traitement des affections cutanées ?
Quel est un effet secondaire notable des corticostéroïdes dans le traitement des affections cutanées ?
Quelle condition n'est pas typique de l'évolution des signes de la rosacée ?
Quelle condition n'est pas typique de l'évolution des signes de la rosacée ?
Quel traitement est considéré comme le premier choix pour la rosacée papulopustulaire ?
Quel traitement est considéré comme le premier choix pour la rosacée papulopustulaire ?
Quel traitement topique est principalement utilisé pour lutter contre la dermatite séborrhéique?
Quel traitement topique est principalement utilisé pour lutter contre la dermatite séborrhéique?
Parmi les suivants, lequel est un signe clinique distinctif de la dermatite atopique chez le nourrisson?
Parmi les suivants, lequel est un signe clinique distinctif de la dermatite atopique chez le nourrisson?
Quel est le principal groupe d'âge le plus souvent touché par la dermatite séborrhéique ?
Quel est le principal groupe d'âge le plus souvent touché par la dermatite séborrhéique ?
Quel est l'objectif principal du traitement contre la dermatite séborrhéique?
Quel est l'objectif principal du traitement contre la dermatite séborrhéique?
Quel est un signe clinique caractéristique de la forme peu sévère de la dermatite séborrhéique ?
Quel est un signe clinique caractéristique de la forme peu sévère de la dermatite séborrhéique ?
Quelle condition est associée à un risque accru de dermatite séborrhéique sévère ou étendue ?
Quelle condition est associée à un risque accru de dermatite séborrhéique sévère ou étendue ?
Quel médicament est recommandé pour un traitement d'attaque de la dermatite séborrhéique?
Quel médicament est recommandé pour un traitement d'attaque de la dermatite séborrhéique?
Quelle est la méthode de diagnostic pour la dermatite séborrhéique ?
Quelle est la méthode de diagnostic pour la dermatite séborrhéique ?
Quel est un effet indésirable possible d'un traitement excessif des affections chroniques?
Quel est un effet indésirable possible d'un traitement excessif des affections chroniques?
Quel facteur est particulièrement lié à l'aggravation de la dermatite séborrhéique ?
Quel facteur est particulièrement lié à l'aggravation de la dermatite séborrhéique ?
Flashcards are hidden until you start studying
Study Notes
Séborrhée
- Peau grasse et luisante, constante et affectant la partie centrale du visage (nez, front, menton, joues) et la région thoracique supérieure (cou, dos et face antérieure du thorax).
Lésions
- Lésions rétentionnelles
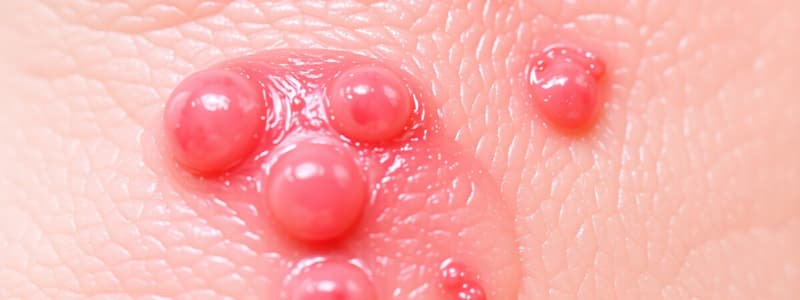
- Comédon fermé ou microkyste : accumulation de sébum et de kératine dans le canal folliculaire dilaté par l'obstruction de son orifice : petites papules de 2 à 3 mm, couleur de peau normale, palpables, pouvant secondairement s'enflammer.
- Comédon ouvert : accumulation des kératinocytes oxydés dans l’orifice dilaté du canal infundibulaire : « points noirs » de 1-3 mm, peut s’expulser spontanément ou s’enflammer.
- Lésions inflammatoires superficielles
- Papules : diamètre < 10 mm, généralement issues d’une lésion rétentionnelle : élevures rouges, fermes, parfois douloureuses, pouvant évoluer vers la résorption ou la formation de pustules.
- Pustules : issues en général de papules : contenu purulent jaune au sommet par accumulation de polynucléaires.
- Lésions inflammatoires profondes
- Nodules : diamètre > 10 mm, atteignent le derme. Peuvent évoluer vers l’abcédation et la formation de cicatrice.
- Sinus : nodules allongés, très douloureux, formés par la rupture de nodules dans la profondeur du derme.
Cicatrices
- Fréquentes, essentiellement induites par les lésions inflammatoires, surtout si anciennes.
Formes cliniques
- Forme typique
- Acné mixte juvénile : forme la plus commune de l’acné : survenue lors de la puberté (en moyenne 12 ans chez les filles et 14 ans chez les garçons), pouvant s’étendre au tronc. Lésions rétentionnelles et inflammatoires superficielles : acné minime ou modérée. Lésions inflammatoires profondes (nodules) : acné sévère.
- Forme grave
- Acné nodulaire : présence de nodules inflammatoires, pouvant évoluer vers des abcès ou se fistuliser en profondeur (sinus), extension au tronc fréquente, surtout chez le garçon. Évolution chronique avec formation secondaire de cicatrices importantes.
- Acné fulminante : acné nodulaire aiguë, fébrile et ulcéreuse : exceptionnelle, le plus souvent chez le garçon. Début brutal, avec AEG, hyperthermie à 39-40°, arthralgies, hyperleucocytose. Nodules inflammatoires nombreux, compliqués d’ulcérations nécrotiques et hémorragiques.
- Forme étiologique particulière
- Acné néonatale : due aux androgènes d’origine maternelle : apparition au visage dès les 1ère semaines de vie, régression spontanée en quelques semaines.
- Acné pré-pubertaire : début avant la puberté. Constituée essentiellement de lésions rétentionnelles.
- Acné exogène : apparition après un contact prolongé d’huiles minérales (« boutons d’huiles », cuisses et bras des garagistes, mécaniciens, fraiseurs…) ou des cosmétiques (crème hydratante aux huiles végétales, poudres de pigments, localisée au visage) : lésions rétentionnelles (comédons ouverts) prédominant.
- Acné de la femme adulte : femme > 25 ans : acné juvénile prolongée (le plus souvent) ou acné à début tardif. Papules et nodules inflammatoires localisés à la partie basse du visage (mandibules). Lésions rétentionnelles le plus souvent localisées à la partie supérieure du visage.
Physiopathologie
- Séborrhée : augmentation de la production de sébum par la glande sébacée : stimulée par la dihydrotestostérone produite à partir de testostérone libre par la 5α-réductase de type 1 des cellules sébacées. Androgènes à des taux normaux, sensibilité augmentée des récepteurs des sébocytes et kératinocytes (hyperandrogénie périphérique).
- Kératinisation infundibulaire du follicule pilosébacé : formation du comédon par hyperprolifération des kératinocytes et anomalies de différenciation, empêchant l’élimination normale des kératinocytes du canal infundibulaire.
- Microbes et facteurs de l’inflammation : flore (ou microbiome) anaérobie des follicules sébacés dominée par Cutibacterium acnes (bacille Gram positif), secrétant des facteurs induisant l’inflammation du follicule. Souches différentes chez les sujets sains et acnéiques, avec un pouvoir inflammatoire différent.
Acné
- Formes cliniques
- Hyperandrogénie: syndrome des ovaires polykystiques, acné sévère résistante au traitement, signes d'hyperandrogénie (hirsutisme, alopécie, troubles des règles)
- Acné excoriée: lésions liées à des manipulations excessives de la peau du visage, absence de lésions rétentionnelles (comédons et microkystes)
- Acné infectieuse: bactérienne, à Demodex, à Candida
- Folliculite:
- Iatrogène: médicaments, comme les progestatifs de synthèse, halogènes, oestroprogestatifs, sels de Lithium, corticostéroïdes, immunosuppresseurs, antiépileptiques, antituberculeux, thérapie ciblée
- Autres: rosacée papulo-pustuleuse ou granulomateuse, syphilides acnéiformes, sarcoïdose
Traitement local
- Rétinoïdes topiques: acide rétinoïque tout-trans (trétinoïne), acide 13-cis-rétinoïque (isotrétinoïne), adapalène
- Action kératolytique/comédolytique, anti-inflammatoire
- Effets indésirables: irritation, adaptation de la posologie et du rythme d'application recommandée
- Peroxyde de benzoyle: action antibactérienne puissante, légèrement comédolytique, +++ lésions inflammatoires superficielles
- Effets indésirables: irritation, phototoxicité, décoloration des vêtements
- Antibiotiques local: érythromycine 4% ou clindamycine
- Action sur la flore, anti-inflammatoire non spécifique
- Risque de résistance bactérienne: utiliser en association avec un autre traitement local, limitée à < 4 semaines
Traitement général
- Traitement combiné: rétinoïde + antibiotique ou rétinoïde + peroxyde de benzoyle : favoriser l'observance
- Antibiotiques systémiques:
- Cyclines: doxycycline 100 mg/j ou lymécycline 300 mg/j : 1ère intention, durée moyenne de 3 mois
- Effets indésirables: photo-toxicité, dyschromies dentaires (CI si < 8 ans)
- Minocycline: 2nd intention si échec des autres cyclines, Effets indésirables rares mais graves
- Macrolide: érythromycine, roxithromycine, josamycine : courte période en cas de contre-indication aux cyclines
- Cyclines: doxycycline 100 mg/j ou lymécycline 300 mg/j : 1ère intention, durée moyenne de 3 mois
- Antibiotiques systémiques:
- Gluconate de zinc: activité anti-inflammatoire, contre-indication aux cyclines, acné pré-pubertaire, pendant l'été, grossesse
- Isotrétinoïne: inhibiteur non hormonal de la sécrétion sébacée, le médicament sébostatique et anti-acnéique le plus puissant
- Prescription initiale par un dermatologue, dose moyenne de 0,5 mg/kg/jour jusqu'à une dose cumulée de 120-150 mg/kg obtenue en 9 à 12 mois
- Pour les formes rétentionnelles, la dose pourra être diminuée à 0,2 ou 0,3mg/kg/j.
- Important: ne jamais associer un antibiotique systémique et un antibiotique topique.
Acné inflammatoire superficielle : Traitements
- Peroxyde de benzoyle : En cas d’échec après 3 mois, associer à des rétinoïdes topiques.
- Association de rétinoïdes et peroxyde de benzoyle :
- Si échec après 3 mois : Intensifier le traitement topique si moins de 50% du visage est atteint.
- En cas d’acné légère (Grade 2 GEA) :
- Associer à des antibiotiques topiques + rétinoïdes ou acide azélaïque (moins de 4 semaines).
- Après, associer des cyclines + rétinoïdes topiques + peroxyde de benzoyle.
- Si plus de 50% du visage est atteint : Associer rétinoïdes topiques + peroxyde de benzoyle.
- En cas d’acné modérée (Grade 3 GEA) :
- Associer des cyclines + rétinoïdes topiques + peroxyde de benzoyle dès le départ.
- Si échec après 3 mois : Isotrétinoïne orale.
- En cas d’acné sévère (Grade 4 GEA) :
- Associer des cyclines + rétinoïdes topiques + peroxyde de benzoyle dès le départ.
- Si échec après 3 mois : Isotrétinoïne orale.
- L’isotrétinoïne orale peut être initiée plus tôt si le risque de cicatrices ou de récidives rapides est important. (0,5 mg/kg/j, moins si le patient est très rétentionnel).
- En cas d’acné très sévère (Grade 5 GEA) :
- Isotrétinoïne orale dès le début.
Traitements d’entretien
- Maintenir le traitement même après la disparition complète des lésions : adapalène ± peroxyde de benzoyle.
- Conseils pratiques :
- Ne pas presser les comédons.
- Appliquer le traitement local le soir (détruit par les UV), sur tout le visage, pas seulement sur les lésions.
- Appliquer une crème hydratante non comédogène le matin pour lutter contre l’irritation.
- Nettoyage de la peau possible.
Soins d’hygiène
- Essentiels, mais guidés :
- Cosmétique : Attention aux produits comédogènes.
- Exposition au soleil : Diminue l’inflammation transitoirement, mais favorise la comédogenèse.
- Antiseptiques et toilettes « énergiques » : Inutiles voire préjudiciables.
- Régime alimentaire : Aucun régime spécifique n’est prouvé efficace.
Isotrétinoïne orale
- Risque tératogène :
- Contraception 1 mois avant le traitement et pendant 1 mois après l’arrêt.
- Information détaillée avec consentement signé.
- Effets secondaires :
- Sécheresse cutanéo-muqueuse dose-dépendante : chéilite, xérose cutanée, conjonctivite (proscrire les lentilles), rhinite sèche (possibles épistaxis).
- Exacerbation de l’acné pendant les 4 premières semaines : l’évacuation des lésions rétentionnelles avant le traitement diminue le risque de poussées inflammatoires.
- Risque d’HTIC en association aux cyclines : Arrêter les cyclines depuis plus de 2 semaines.
- Biologique : Augmentation des transaminases et hyperlipidémie.
- Douleurs ligamentaires.
- Troubles de l’humeur : Évaluer le risque de dépression et prévenir les patients.
Traitement de l’acné : Généralités
- Réglementation pour la prescription et la délivrance, suivi par un carnet de prescription.
- Suivi :
- β-hCG : 3 jours avant le traitement, puis 1 fois par mois et 5 semaines après l’arrêt.
- Transaminases et bilan lipidique avant le traitement et tous les 3 mois.
Hormonothérapie
- Estroprogestatifs à visée contraceptive chez une femme présentant de l’acné : Non recommandé en l’absence de besoin contraceptif.
- Privilégier les progestatifs à faible activité androgénique :
- 1ère intention : Lévonorgestrel (2e génération).
- 2e intention : Norgestimate (assimilé 2e génération).
- Si l’acné persiste, les autres options contraceptives seront envisagées en concertation avec la patiente et un gynécologue.
- L’association acétate de cyprotérone 2 mg/éthinylestradiol 35 µg est possible, mais comporte un risque thrombo-embolique et une efficacité contraceptive insuffisante en association avec l’isotrétinoïne.
Effets des traitements
- Effet retardé des traitements : En moyenne entre 2 et 3 mois.
- Maladie chronique :
- La majorité des traitements sont uniquement suspensifs (rechute à l’arrêt).
- Traitement d’attaque de 3 mois, puis entretien local aussi longtemps que nécessaire.
- Observance souvent médiocre chez les adolescents.
- En cas de pigmentation résiduelle : Traitement d’entretien prolongé.
Acné non inflammatoire
- Traitement local :
- Rétinoïdes topiques pour les lésions rétentionnelles.
- Adapalène ± peroxyde de benzoyle.
Rosacée
- Maladie faciale fréquente touchant principalement les adultes de plus de 20 ans, avec un pic d'incidence entre 40 et 50 ans.
- Plus fréquente chez les personnes à peau, yeux et cheveux clairs, prédominante chez la femme (2/1).
- Facteurs de risque : antécédents familiaux, exposition au soleil, au froid, à la chaleur intense, variations climatiques.
- Causes : anomalie de la vascularisation faciale (vaisseaux dermiques dilatés, télangiectasies, bouffées vasomotrices) et état inflammatoire (anomalie de la réponse immunitaire innée, colonisation par Demodex folliculorum, un acarien).
Formes cliniques
-
Forme vasculaire:
- Phénomène vasculaire paroxystique: crises de quelques minutes de rougeur paroxystique du visage et du cou, avec sensation de chaleur, sans signes systémiques. Déclenchées par des changements de température, la prise de boissons ou d'aliments chauds, d'alcool ou d'aliments épicés.
- Phénomène vasculaire permanent: érythrose faciale permanente (érythème diffus disparaissant à la vitropression), associé à des télangiectasies (couperose). Localisation aux joues, au nez, au menton et à la partie médiane du front, épargnant les zones péribuccales et péri-oculaires.
- Hypersensibilité faciale constante: sensation de brûlure et d'inconfort cutané, intolérance subjective à de nombreux topiques (non allergique), bouffées vasomotrices associées ou non.
-
Forme papulo-pustuleuse: papules inflammatoires et pustules sur fond érythémateux permanent, lésions pouvant être très étendues, même topographie que la forme vasculaire.
-
Forme hypertrophique: Rhinophyma: touche principalement les hommes (95% des cas), début après 50 ans. Augmentation du volume du nez, diffusément rouge, avec orifices folliculaires dilatés, épaississement progressif de la peau, fibreuse, jusqu'à un aspect de nez en "trogne". Pas d'association avec la consommation d'alcool.
-
Rosacée stéroïdienne: dermatose induite par la corticothérapie locale forte prolongée sur le visage. A évoquer devant une rosacée de topographie inhabituelle, dépendance majeure aux dermocorticoïdes, érythème desquamatif de couleur rouge sombre ou violacé, multiples télangiectasies. Touche souvent la zone péribuccale et/ou péri-oculaire.
Diagnostic
- Clinique
Diagnostic différentiel
- Lupus érythémateux: atrophie cutanée, hyperkératose, sans bouffée vasomotrice ni pustule biopsie si doute
- Acné: terrain différent, lésions rétentionnelles (comédons, microkystes), séborrhée, sans bouffée vasomotrice
- Dermatite séborrhéique: squames grasses sur fond érythémateux, localisation différente (ailes du nez, sillons naso-labiaux, sourcils, glabelle, lisière antérieure du cuir chevelu).
Combinaison rosacée-dermatite séborrhéique: "dermatose mixte du visage"
- Début le plus souvent chez l'adulte d'âge moyen (plus tardif que l'acné).
- Déclenché par le climat continental (fort écart thermique entre été et hiver), le travail à la chaleur, l'exposition solaire.
Evolution
- L'exposition solaire augmente le plus souvent les signes fonctionnels et la rougeur.
- Les phases inflammatoires ont tendance à disparaître avec l'âge.
- Evolution chronique, avec poussées de papules et pustules sans facteur déclenchant particulier.
Complications oculaires
- Fréquentes (30-50%) : sécheresse oculaire, conjonctivite, blépharite, voire kératite.
- Eviter les topiques gras et les fonds de teint occlusifs.
- Toilette à l'eau tiède suffisante, avec application d'un émollient fluide.
Traitement
-
Traitement local:
- Forme mineure:
- Métronidazole local : 1ère intention, gel ou crème à 0,75%, 2 appl/jour pendant 3 mois.
- Acide azélaique : gel à 15%, Ivermectine locale 1%.
- Forme diffuse:
- Antibiothérapie générale par cycline pendant 3 mois : doxycycline 100 mg/j le soir, seule ou en association au métronidazole topique, active sur les signes oculaires.
- Forme mineure:
-
Traitement spécifique:
- Rhinophyma: sensible à aucun traitement local réduction chirurgicale ou au laser CO2.
- Couperose:
- Laser vasculaire : KTP, colorant pulsé, qui atténue aussi l'érythrose.
- Electrocoagulation.
- Tartrate de brimonidine : vasoconstricteur α2-mimétique en gel, diminution de la rougeur, mais seulement sur plusieurs heures.
-
Traitement d'entretien: application quotidienne de topique.
-
Les dermocorticoïdes sont contre-indiqués dans la rosacée.
Hygiène locale
- Application de photo-protecteur pour diminuer les récidives.
- Soins des paupières en cas de blépharite : lavage quotidien, expression des glandes de Meibomius, gels à usage palpébral, larmes artificielles.
Suivi
- Le traitement est seulement suspensif (informer).
Dermatite Séborrhéique
- Maladie chronique fréquente (1-3% prévalence)
- Localisation dans les zones séborrhéiques (sillons nasogéniens, sourcils, glabelle, lisière antérieure du cuir chevelu, barbe/moustache, plis axillaires)
- Rôle d’une levure lipophile du genre Malassezia (furfur, globosa), sans relation entre sévérité et densité de flore levurique
- Non infectieuse, non transmissible
- Diagnostic clinique, pas de biopsie ni autre examen biologique
- Touche plus souvent les hommes adultes (18-40 ans)
- Aggravée par le stress, amélioration spontanée en été
Localisation et Forme
- Visage: Plaques érythémateuses avec petites squames grasses
- Cuir chevelu:
- Forme peu sévère (fréquente): petites squames non adhérentes (pityriasis capitis)
- Forme sévère (pityriasis amiantacé de Alibert): aspect de casque engainant des touffes de cheveux
- Tronc: Plaques annulaires ou circinées à bordure squameuse (régions pré-sternale)
- Autres zones: Aires pileuses, régions génitales
Dermatite Séborrhéique du Nouveau-Né/Nourrisson
- Début dans la 2e semaine de vie de nouveau-nés en bonne santé
- Forme typique: Croûtes jaunes du cuir chevelu ("croûtes de lait"), visage, siège, squames grasses des plis axillaires
- Forme étendue: Érythrodermie de Leiner-Moussous (évolution généralement favorable)
Dermatite Séborrhéique Sévère et Étendue
- Facteurs de risque:
- Maladie de Parkinson et syndrome extrapyramidal iatrogène
- Alcoolisme chronique
- Malade traité pour un carcinome des VADS
- Infection VIH : 40% des séropositifs, 80% des malades au stade SIDA
- Diagnostic différentiel:
- Psoriasis des régions séborrhéiques (sébo-psoriasis): Localisations extra-faciales et antécédents du patient importants
- Dermatite atopique: Leiner-Moussous pourrait être un mode de début d'une dermatite atopique ou d'un psoriasis chez le nourrisson, chez l'adulte elle déborde généralement des régions séborrhéiques
Traitement
- Cible: Colonisation par Malassezia, lutte contre l'inflammation et la séborrhée
- Toilette: Base lavante douce
- Shampoing: Pyrithione de zinc, piroctone-olamine, kétoconazole, sulfure de sélénium
- Antifongique local: Dérivé imidazolé (kétoconazole) ou ciclopiroxolamine
- Gluconate de lithium: Traitement topique
- Corticoïdes locaux: Activité modérée, courtes périodes, en début de traitement
Indications
- Etat pelliculaire: Shampooings
- Dermatite séborrhéique de la face et du tronc:
- Forme habituelle:
- Traitement d'attaque: Antifongique local ou gluconate de lithium (2 à 4 semaines)
- Traitement d'entretien séquentiel:
- Corticoïdes locaux (quelques jours)
- Relais par traitement non-corticoïde
- Forme très inflammatoire:
- Kétoconazole topique
- Forme habituelle:
- Erythrodermie de Leiner-Moussous:
- Kétoconazole topique
Points importants
- Maladie chronique nécessitant généralement des traitements itératifs
- EI possible en cas de traitement excessif
- Une dermatite séborrhéique grave ou chronique doit faire réaliser un test de dépistage du VIH
Studying That Suits You
Use AI to generate personalized quizzes and flashcards to suit your learning preferences.