Podcast
Questions and Answers
¿Cuál es el porcentaje estimado de riesgo de sufrir prolapso de órganos pélvicos (POP)?
¿Cuál es el porcentaje estimado de riesgo de sufrir prolapso de órganos pélvicos (POP)?
- 40%
- 5%
- 25%
- 11% (correct)
¿En qué lugar se encuentra el prolapso de órganos pélvicos (POP) como causa de histerectomía?
¿En qué lugar se encuentra el prolapso de órganos pélvicos (POP) como causa de histerectomía?
- Tercer lugar (correct)
- Segundo lugar
- Cuarto lugar
- Primer lugar
¿Cuál es el porcentaje de las formas severas de prolapso de órganos pélvicos (POP)?
¿Cuál es el porcentaje de las formas severas de prolapso de órganos pélvicos (POP)?
- 15-20%
- 1-3%
- 25-30%
- 5-10% (correct)
¿Qué porcentaje del trabajo quirúrgico en ginecología constituye el prolapso de órganos pélvicos (POP)?
¿Qué porcentaje del trabajo quirúrgico en ginecología constituye el prolapso de órganos pélvicos (POP)?
¿Qué estructura forma parte del soporte de los órganos pélvicos?
¿Qué estructura forma parte del soporte de los órganos pélvicos?
¿Cuáles músculos son elevadores del ano?
¿Cuáles músculos son elevadores del ano?
¿Cuáles son los ligamentos del nivel I (suspensión) de la fascia endopélvica?
¿Cuáles son los ligamentos del nivel I (suspensión) de la fascia endopélvica?
¿Cuál es una causa de riesgo congénito para desarrollar defectos del piso pélvico?
¿Cuál es una causa de riesgo congénito para desarrollar defectos del piso pélvico?
¿Cuál es un factor de riesgo traumático asociado con defectos del piso pélvico?
¿Cuál es un factor de riesgo traumático asociado con defectos del piso pélvico?
¿Cuál es un factor de riesgo hormonal para desarrollar defectos del piso pélvico?
¿Cuál es un factor de riesgo hormonal para desarrollar defectos del piso pélvico?
¿Qué sistema de clasificación se utiliza para cuantificar el prolapso de órganos pélvicos (POP-Q)?
¿Qué sistema de clasificación se utiliza para cuantificar el prolapso de órganos pélvicos (POP-Q)?
¿Cuál es el punto de referencia fijo utilizado en el sistema de cuantificación del prolapso de órganos pélvicos (POP-Q) según la SIC?
¿Cuál es el punto de referencia fijo utilizado en el sistema de cuantificación del prolapso de órganos pélvicos (POP-Q) según la SIC?
En la nomenclatura del prolapso, ¿qué órgano se prolapsa en un cistocele?
En la nomenclatura del prolapso, ¿qué órgano se prolapsa en un cistocele?
Si una paciente dice "Se me sale una chibola por la parte", ¿a qué consulta está haciendo referencia?
Si una paciente dice "Se me sale una chibola por la parte", ¿a qué consulta está haciendo referencia?
¿Cuáles son los síntomas urinarios relacionados con los defectos del piso pélvico?
¿Cuáles son los síntomas urinarios relacionados con los defectos del piso pélvico?
¿Cuál de las siguientes opciones pertenece a la exploración de la función neurológica (reflejos sacros)?
¿Cuál de las siguientes opciones pertenece a la exploración de la función neurológica (reflejos sacros)?
¿Qué signo pertenece a la evaluación de la anatomía en un examen físico?
¿Qué signo pertenece a la evaluación de la anatomía en un examen físico?
¿Cuál de las siguientes NO es una prueba complementaria para estudiar los defectos del piso pélvico?
¿Cuál de las siguientes NO es una prueba complementaria para estudiar los defectos del piso pélvico?
¿Cuál es un síntoma común asociado con el cistocele?
¿Cuál es un síntoma común asociado con el cistocele?
¿Cuál es un síntoma común asociado con el prolapso uterino?
¿Cuál es un síntoma común asociado con el prolapso uterino?
¿Qué grado de prolapso uterino se define como descenso a nivel del introito?
¿Qué grado de prolapso uterino se define como descenso a nivel del introito?
¿Cuál es un síntoma común asociado con el prolapso de cúpula vaginal o del cérvix?
¿Cuál es un síntoma común asociado con el prolapso de cúpula vaginal o del cérvix?
¿Cuál de los siguientes NO es un diagnóstico diferencial de los defectos del piso pélvico?
¿Cuál de los siguientes NO es un diagnóstico diferencial de los defectos del piso pélvico?
¿Cuál de los siguientes es un tratamiento médico para los defectos del piso pélvico?
¿Cuál de los siguientes es un tratamiento médico para los defectos del piso pélvico?
¿Qué aspecto se debe considerar para el tratamiento quirúrgico de los defectos del piso pélvico?
¿Qué aspecto se debe considerar para el tratamiento quirúrgico de los defectos del piso pélvico?
¿Cuál de los siguientes es un procedimiento oclusivo para el tratamiento quirúrgico de los defectos del piso pélvico?
¿Cuál de los siguientes es un procedimiento oclusivo para el tratamiento quirúrgico de los defectos del piso pélvico?
¿Cuál es el tipo más frecuente de las fístulas genitourinarias?
¿Cuál es el tipo más frecuente de las fístulas genitourinarias?
¿Cuáles son los tipos de fístulas genitourinarias según su origen?
¿Cuáles son los tipos de fístulas genitourinarias según su origen?
¿Cuáles son las causas de fístulas adquiridas?
¿Cuáles son las causas de fístulas adquiridas?
¿Cuál es un factor de riesgo para las fístulas rectovaginales adquiridas?
¿Cuál es un factor de riesgo para las fístulas rectovaginales adquiridas?
¿Qué síntoma puede indicar una fístula rectovaginal?
¿Qué síntoma puede indicar una fístula rectovaginal?
¿Qué estudio diagnóstico permite identificar una fístula rectovaginal?
¿Qué estudio diagnóstico permite identificar una fístula rectovaginal?
Flashcards
¿Riesgo estimado de POP?
¿Riesgo estimado de POP?
El riesgo de sufrir POP es aproximadamente del 11%.
¿Soporte órganos pélvicos?
¿Soporte órganos pélvicos?
El soporte de los órganos pélvicos se compone del diafragma pélvico, la vagina y el tejido conectivo del piso pélvico.
¿Músculos elevadores del ano?
¿Músculos elevadores del ano?
Los músculos elevadores del ano son el puborrectal, pubococcígeo e iliococcígeo.
¿Fascia endopélvica niveles?
¿Fascia endopélvica niveles?
Signup and view all the flashcards
¿Anormalidad autosómica dominante?
¿Anormalidad autosómica dominante?
Signup and view all the flashcards
¿Deficiente inclinación de la pelvis?
¿Deficiente inclinación de la pelvis?
Signup and view all the flashcards
¿Factores traumáticos?
¿Factores traumáticos?
Signup and view all the flashcards
¿Factores hormonales?
¿Factores hormonales?
Signup and view all the flashcards
¿Clasificaciones de prolapso?
¿Clasificaciones de prolapso?
Signup and view all the flashcards
¿Tipos de prolapso?
¿Tipos de prolapso?
Signup and view all the flashcards
¿Grados de prolapso uterino?
¿Grados de prolapso uterino?
Signup and view all the flashcards
¿Diagnóstico de POP?
¿Diagnóstico de POP?
Signup and view all the flashcards
¿Síntomas de POP?
¿Síntomas de POP?
Signup and view all the flashcards
¿Examen físico?
¿Examen físico?
Signup and view all the flashcards
¿Pruebas de POP?
¿Pruebas de POP?
Signup and view all the flashcards
¿Tratamiento médico?
¿Tratamiento médico?
Signup and view all the flashcards
¿Consideraciones quirúrgicas?
¿Consideraciones quirúrgicas?
Signup and view all the flashcards
¿Tipos de cirugía?
¿Tipos de cirugía?
Signup and view all the flashcards
¿Fístulas genitourinarias?
¿Fístulas genitourinarias?
Signup and view all the flashcards
¿Causas de las fístulas?
¿Causas de las fístulas?
Signup and view all the flashcards
¿Fístulas rectovaginales?
¿Fístulas rectovaginales?
Signup and view all the flashcards
¿Diagnóstico de fístulas?
¿Diagnóstico de fístulas?
Signup and view all the flashcards
Study Notes
- Estos apuntes cubren los defectos del piso pélvico, incluyendo epidemiología, fisiopatología, factores de riesgo, clasificación, nomenclatura, diagnóstico, tratamiento y fístulas asociadas.
Epidemiología
- El riesgo estimado de sufrir prolapso de órganos pélvicos (POP) es del 11%.
- El POP es la cuarta causa de consulta externa (CE).
- Es la tercera causa de histerectomía.
- El grado más frecuente de POP es el grado II.
- Las formas severas de POP representan del 5 al 10%.
- El POP constituye el 30% del trabajo quirúrgico en ginecología.
Fisiopatología
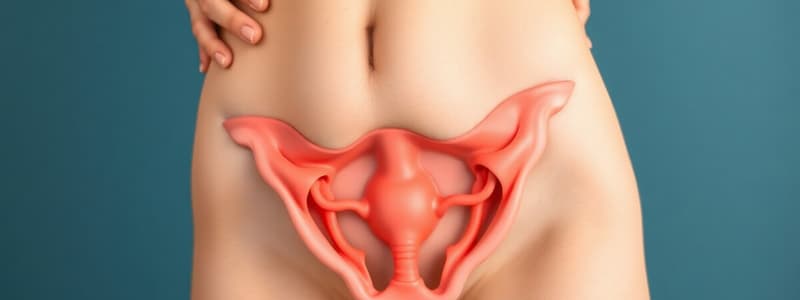
- El soporte de los órganos pélvicos lo dan el diafragma pélvico, la vagina y el tejido conjuntivo del piso pélvico (fascia endopélvica).
- El diafragma pélvico está formado por los músculos elevadores del ano y los músculos coccígeos.
- Los músculos elevadores del ano son el puborrectal, el pubococcígeo y el iliococcígeo.
- La fascia endopélvica tiene tres niveles de suspensión, unión y fusión.
- Nivel I (suspensión) involucra los ligamentos cardinales y uterosacros.
- Nivel II (unión) involucra la fascia pubocervical (anterior) y el tabique rectovaginal (posterior).
- Nivel III (fusión) involucra el ligamento pubouretral (anterior), la membrana perineal (lateral) y el cuerpo perineal (posterior).
Factores de Riesgo
- Congénitos: anormalidades autosómicas dominantes que afectan el colágeno, inclinación deficiente de la pelvis e inmadurez femenina y espina bífida.
- Traumáticos: embarazo y parto, coito, caídas, fracturas, traumatismos del piso pélvico y aumento crónico de la presión intraabdominal.
- Hormonales: hipoestrogenismo, sobrepeso y obesidad.
Clasificación
- Sistema de cuantificación del prolapso de órganos pélvicos (POP-Q) es una forma de clasificación.
- El sistema de Baden y Walker también es una forma de clasificar el POP.
- El punto fijo de referencia en el sistema POP-Q es el himen o carúnculas himeniales.
- Los valores proximales al himen se consideran números negativos (-) y los distales, positivos (+).
- Hay puntos definidos en el compartimento anterior (Aa, Ba), medio (C, D) y posterior (Ap, Bp).
- Otros parámetros en el examen cuantitativo POP son el hiato genital (gh), cuerpo perineal (pb) y la longitud vaginal total (tvl).
Nomenclatura
- Anterior: cistocele (vejiga), uretrocele (uretra) e incontinencia urinaria.
- Medio: prolapso uterino (histerocele), prolapso de cúpula vaginal (cúpula vaginal después de histerectomía).
- Posterior: enterocele (intestino delgado) e incontinencia fecal, rectocele (recto).
Diagnóstico
- Se basa en la historia clínica y el examen físico.
- Es clave preguntar por la razón de la consulta ("se me sale una chibola"), incontinencia urinaria o fecal, retención urinaria y sospecha de fístulas.
- Se debe preguntar por la historia de la enfermedad actual, antecedentes personales no patológicos y patológicos, así como antecedentes familiares.
Síntomas
- Urinarios: incontinencia urinaria, polaquiuria, urgencia miccional, chorro urinario pobre y sensación de vaciado incompleto.
- Intestinales: dificultad para la defecación, incontinencia a gases o heces, urgencia para la defecación y sensación de evacuación incompleta y prolapso rectal.
- Sexuales: incapacidad para el coito, dispareunia y falta de satisfacción durante las relaciones sexuales.
- Otros: sensación de presión vaginal, dolor vaginal o perineal, sensación de protrusión, dolor lumbar y pérdida hemática o purulenta por genitales.
Examen Físico
- Se realiza de pie y en posición de litotomía, con observación simple, uso de espéculo y tacto vaginal.
- Se evalúa la anatomía buscando signos de atrofia vulvar o vaginal, secreciones y lesiones.
- Se explora la función neurológica con reflejos sacros, como el bulbocavernoso, anal y de la tos.
Otras Pruebas
- Incluyen pruebas de hisopo, sábana y toalla, diario urinario y defecatorio.
- Se pueden evaluar exámenes de laboratorio como EGO y urocultivo, prueba de Moir o azul de metileno.
- Se pueden solicitar citología y biopsias ante sospecha de lesiones precancerosas.
- Los estudios de imagen incluyen cistoscopia, USG, pielogramas, cistogramas y defecogramas.
- En caso de ser posible, estudios urodinámicos.
Cistocele
- El cuadro clínico incluye incontinencia urinaria (15%), retención urinaria, micción incompleta, tenesmo rectal y cistitis de repetición.
Prolapso Uterino
- El cuadro clínico incluye sangrado escaso, sensación de peso en hipogastrio, lumbalgia, dificultad en la micción, incontinencia urinaria de esfuerzo, urgencia de micción, polaquiuria, infecciones recurrentes, dispareunia y pérdida de lívido.
- Los grados de prolapso uterino se clasifican en función del descenso del útero en relación con la vagina y el introito.
- Grado I: Descenso a la mitad de la vagina.
- Grado II: Descenso a nivel del introito.
- Grado III: Salida parcial del útero por fuera del introito.
- Grado IV: Salida total del útero fuera del plano vulvar.
Prolapso de Cúpula Vaginal o del Cérvix
- El cuadro clínico incluye la caída, descenso o eversión completa posterior a una histerectomía.
- Puede haber la protrusión del tejido o "bulto" a través del introito, sensación de cuerpo extraño genital, incontinencia urinaria de esfuerzo, dolor dorsal y hemorragia ocasional.
Rectocele
- El cuadro clínico incluye la hernia del recto hacia la pared vaginal posterior.
- Causa molestias defecatorias, tenesmo rectal e incontinencia a gases, heces líquidas o sólidas.
Enterocele
- Implica la disección del saco herniario entre la pared vaginal posterior y pared anterior del recto, conteniendo intestino delgado o epiplón.
- Se da por lesión de los ligamentos uterosacros.
- El cuadro clínico es sensación de pesadez en hipogastrio y dolor lumbar.
Diagnósticos Diferenciales
- Incluyen quiste de inclusión, quiste de Gardner, quiste de la glándula de Skene, divertículo vesical, divertículo uretral y fibroma uretral.
Tratamiento
- El tratamiento médico incluye hábitos saludables, hormonoterapia, ejercicios de Kegel, electroterapia, uso de pesarios vaginales y hábitos miccionales adecuados.
- Los objetivos de la cirugía son restaurar la anatomía vaginal, preservar la función sexual, intestinal y vesical.
- Aspectos a considerar para el tratamiento quirúrgico son la edad, sintomatología, tipo de prolapso, paridad, vida sexual e incontinencia urinaria.
- El tratamiento quirúrgico puede corregirse por técnica vaginal, abdominal, laparoscópico o combinadas.
- Existen procedimientos oclusivos (colpocleisis de Lefort y completa), apropiados para pacientes ancianas o con enfermedades concomitantes, así como procedimientos reconstructivos.
Tratamiento de Uretrocele
- Fijación vaginal (plicatura de Kelly y suspección al retropubis).
- Fijación retropúbica (uretropexia retropúbica de Marshall-Marchetti-Krantz y uretropexia de Burch).
- Fijación con aguja transvaginal de uretropexia con técnica modificada de Pereira y Stamey.
- Operación de Cabestrillo (cinta de Goebell-Stoeckel y modificaciones de las cintas suburetrales).
- El tratamiento quirúrgico específico para cada tipo de defecto (cistocele, rectocele, histerocele, enterocele y eversión de cúpula vaginal).
Fístulas Genitourinarias
- Es la comunicación anormal entre las vías urinarias y los órganos genitales, con una incidencia aproximada del 1%.
- El tipo más frecuente es la fístula vesicovaginal.
- Después de la lesión hay inflamación, daño, necrosis y no hay regeneración celular.
- Se clasifican según su origen en congénitas y adquiridas.
Fístulas Congénitas
- Son raras y se producen por fusión anormal de la yema ureteral y el extremo caudal del conducto de Müller con el seno urogenital.
- También por incorporación de una yema ureteral abortada, y están asociadas a anormalidades renales o urogenitales.
Fístulas Adquiridas
- Son consecuencia de traumatismo, cirugía pélvica, radioterapia, neoplasias malignas, cuerpo extraño, infecciones severas, EPI o enfermedad Intestinal inflamatoria.
- Clasificación anatómica de las fístulas genitourinarias y rectovaginales.
Fístulas Rectovaginales
- Pueden ser congénitas o adquiridas, con factores de riesgo como complicaciones obstétricas, enfermedad intestinal inflamatoria, infección, cirugía previa en el área anorrectal, radioterapia pélvica y traumatismos.
- El diagnóstico se basa en la salida de flatos o heces por la vagina, infección vesical o vaginal recurrente, hemorragia rectal o vaginal y dolor.
- La exploración física incluye la inspección del periné y la pared vaginal posterior.
- Las pruebas diagnósticas incluyen vaginoscopia, enema con bario y tomografía computarizada.
- El tratamiento depende de la causa, tamaño y localización.
Studying That Suits You
Use AI to generate personalized quizzes and flashcards to suit your learning preferences.